「雨だれ石を穿つ」と言う言葉をご存知でしょうか?
軒下から落ちるわずかな雨だれでも長い間同じところに落ち続ければ硬い石に穴を開けてしまうというたとえから、小さな努力もコツコツ続けていればやがて大きな成果になるという意味で使われることわざです。ことわざ自体は良い意味で使われますが、ことわざをそのまま読むと、雨水のようなしずくでさえ石に穴を開けてしまうということですから、小さな衝撃でもそれが積み重なれば大きなダメージになるという意味にも解釈ができます。
体を支え、内臓を守り、カルシウムを貯蔵しておく働きを持つ「骨」は人体の中でも硬いものの代表格です。そんな骨も「雨だれに穿たれる石」と同じ現象が起こることがあります。例えば、ランニングやウォーキング。小さな衝撃でも、同じところに繰り返しストレスを受け続けると、骨にはダメージが蓄積され、何かの拍子にポキっと折れてしまいます(ヒビが入る)。小さなダメージといえど侮ることなかれ。折れてしまうと強い痛みがでます。このような骨折のことを「疲労骨折」と言います。
一般的に「骨折」というと、事故や転倒などによって強い外力を受けた時に骨が折れてしまうイメージがあると思いますが、それだけではありません。一瞬の衝撃によって起こる外傷性の骨折と違って、疲労骨折は知らない間にダメージが蓄積され、ある時急に痛みが出てしまうから厄介です。また、外見上は腫れが多少確認されるものの、派手に内出血が見られるようなことはあまりありません。変形ももちろんないです。ただ、「骨折」の一種である以上、安静固定が大原則!それを無視して運動してしまえば症状が悪化してしまいます。
今回はそんな疲労骨折について解説していきたいと思います。
Contents
1分でわかる疲労骨折
✔️疲労骨折は高校生の年代に多いと言われているが、熱心にトレーニングをされるランナーには年齢に関係なく起こりうるランニング障害の一つである。
✔️疲労骨折の原因は「小さなダメージ」の積み重ねであり、それにつながる個人要因、環境要因などを検証し、原因を突き止めることが重要である。
✔️疲労骨折の症状は「荷重痛」や「動作痛」が主なものであり、初期は安静状態をきちんと作ることが重要である。
✔️疲労骨折の診断にはレントゲン撮影が重要だが、骨折した直後は骨折線が映らないため、数週間たった後に再度撮影する必要がある。
✔️疲労骨折の治療は「安静」が原則であるが、近年では低出力超音波治療を行うことによって治癒までの期間が短くなったという研究報告もある。
✔️疲労骨折の予防には日々のトレーニングの量や質をしっかりコントロールし、柔軟性や筋力といった基本的体力を向上させるような取り組みや、食事などの管理も必要である。
疲労骨折とスポーツの関係
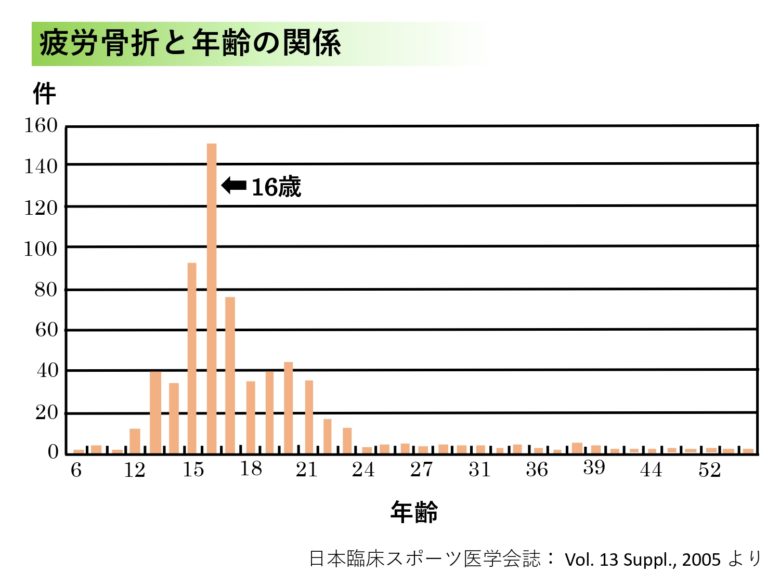
筋力の発育や体力的な問題から成長期、特に中学生あたりから高校生くらいで最も多くみられるという報告があります。下記のグラフはとある大規模病院に来院された20年間のデータをまとめたものですが、それからも中高生に多いのがわかると思います。これは、部活動をやるようになって急に運動量が増えたということも関係しているでしょう。ただし、種目や運動量などによっても発生リスクが変わるため、若い子だけが起こしやすい骨折というわけではありません。疲労骨折は、どの年代にも起こりえます。熱心に走るランナーさんは特に要注意ですね。
性別やスポーツ特性といった観点で分類すると、ウエイトコントロールが必要なスポーツをやっている女性はとくに注意が必要です。体重を気にするあまり、十分なエネルギーや栄養を補えていない状態でトレーニングを行っていることも多く、疲労骨折のリスクはグッと上がります。もし疲労骨折をしてしまうと運動が制限され、体重の管理がさらに難しくなります。本人も指導者もさらにハードな食事制限を求めてしまうことがあり、”非常に危険な悪循環”になることは予想できますよね。ウエイトコントロールに伴うリスクとして、疲労骨折に対しての正しい理解を深めておくことは選手も指導者も重要でしょう。
疲労骨折とウエイトコントロールに関する実体験を、元マラソン日本代表の加納由理さんが公式HPで赤裸々に語っています。ぜひこちら(20年間向き合い続けたウエイトコントロール)も合わせてご覧ください。
疲労骨折の原因
疲労骨折は、前述したように小さな力が少しずつ繰り返し加わることによって起こる骨折です。では、具体的にどういったメカニズムで起こっているのでしょうか?同じチームに所属し、同じ練習をしていても疲労骨折する人としない人がいます。このことからも、単純に練習の負荷がかかりすぎたことだけが原因とは言えませんよね。疲労骨折の原因をわかりやすいように少し整理しながら解説していきます。
個人要因
疲労骨折の原因となる小さな外力の積み重ねは「コップの水」によく例えられます。ポタポタと数滴単位で落ちてきてもコップに水が簡単に溜まることはありません。しかし、ずっと水滴が落ち続けるといつかはいっぱいになり、やがて溢れてしまいます。疲労骨折はこの「水がこぼれた現象」になぞらえて考えるととても分かりやすいです。コップに溜まる水滴が「小さな外力」の例えだとするとコップの大きさは「その人自身の体の強さ」を例えています。大きなコップ(=強い体)であればたくさんの水滴をためることができます。しかし小さいコップ(=弱い体)に水を貯めようと試みた場合はどうでしょう?あっという間に水が溜まってしまい、あふれてしまいます。
筋力や柔軟性、体の使い方に問題があれば疲労骨折に陥るリスクは高くなってしまいます。また、技術が未熟な状態でハードなトレーニングをこなそうとするのも、もちろん危険ですし、身体が歪んでいたり、栄養が不足していたりと本人由来の原因はかなりたくさん考えられます。この”本人由来の原因”であれば、意識しだいで防ぐことも十分可能です。急に難しい練習をやったり、練習の量を増やしたりせず、段階を踏んできちんとトレーニングプランを立てていくことが重要ですね。
環境要因
環境要因として考えられるのは路面の硬さや不適切なシューズ、あるいはオーバートレーニングなどです。以前裸足ランが世の中で注目された時に、浅はかな知識で裸足ランを試みた結果、足が痛いと訴えて治療院に来院されて、よく調べると疲労骨折だったというケースがありました。裸足ランを否定するわけではなく、負荷に耐えられるようなフォームでなかったことや、段階的なトレーニングをやられていなかったことが疲労骨折に繋がっていったと考えられます。「裸足」になれば地面から直接衝撃を受けます。シューズという緩衝材がなくなってしまえば、疲労骨折のリスクは当然上がってしまいます。にわかな知識で流行りのトレーニングをいきなりやってしまうのは危険ですね。
その他の要因
上述した2つの理由以外にも車社会によって歩く量が減ったことや、ホルモンバランスの崩れ(特に女性)によって疲労骨折のリスクが上がることも報告されています。また、単一の理由だけでなく様玉な要因が複合的に関与して疲労骨折を招いているケースも考えられます。むしろそちらの方が多いでしょう。現代人にとっては結構身近な障害なのかもしれませんね。
疲労骨折の症状
疲労骨折の症状は疼痛。鋭い痛みがずっと続くわけではなく、鈍い痛みが地味に続くようなイメージです。骨折に共通して言えることなのですが、折れた瞬間は非常に強い痛みを感じますが、固定して安静状態を作ると痛みは次第に落ち着いてきます。ただし、骨がくっついていない状態で押したり動かしたりすれば当然痛いですし、患部をきちんと固定して安静状態を保つことはとても重要です。しかし、固定し続けると患部周囲の筋力が落ちたり、関節が固まったりして、痛めていないところにも二次的、三次的な痛みが出てしまいます。できれば折れていない部分は動かしたいところなのですが、患部を守るためには折れた場所の両側の関節も含めて安静に保つ必要があるため、患部以外に出る症状も「疲労骨折による症状」と考えた方がいいですね。
折れた骨はとにかくくっつくことを待つしかないので、安静に保った状態で保持していればやがてくっついてきます。しかし、難しい(判断に迷う)のがどれくらいの時期から体重をかけたり、動かしたりして良いかという点です。早い段階で動かしてしまうと完治に時間がかかったり、不自然な形でくっついてしまって、長期に渡って違和感が残りかねません。かといって長期間の安静固定も避けたいので、この一歩踏み出すタイミングはとても難しいです。素人判断しないほうがいいですね。
また、長い間安静や固定を続けていると、そもそも体重をかけることが怖くなるという「マインドロック」がかかってしまいます。「触らぬ神にたたりなし」状態。もちろん患部を安静に保つことは大事なのですがある一定期間を過ぎると逆に骨に刺激を入れていかなければいけません。思い切って動かしてみるか?それともまだ時期尚早か?は専門家の意見を聞きつつ、自分自身でも症状に関しての知識をきちんと持つことが重要です。専門家にアドバイスをもらいつつ、不安にならないように理論武装しておくと安心ですね。
疲労骨折を起こしやすい部位
疲労骨折を起こしやすい部位はスポーツ種目によって様々です。一例を挙げると、剣道では竹刀の素振りによって腕に繰り返しの衝撃が蓄積されるため、尺骨と呼ばれる腕の骨に疲労骨折を起こすことがよくあります。同様に野球のピッチャーはボールを投げて腕を振り抜いた瞬間に肘の骨が打ぶつかり、その衝撃の繰り返しによって肘に疲労骨折が起こります。ある一定の動きを繰り返すスポーツは注意が必要ですね。
全体的には足部、下腿部といった下肢に疲労骨折が起きることが多いです。ランニングの多い競技やジャンプをすることが多い競技では脛骨(すねの骨)、陸上やランニングの多い競技では足舟状骨、ランニングの多い競技では中足骨(足の甲の骨)、サッカーやフットサルでは第5中足骨が多いとされています。ランナーであれば脛骨、中足骨の疲労骨折に注意が必要です。
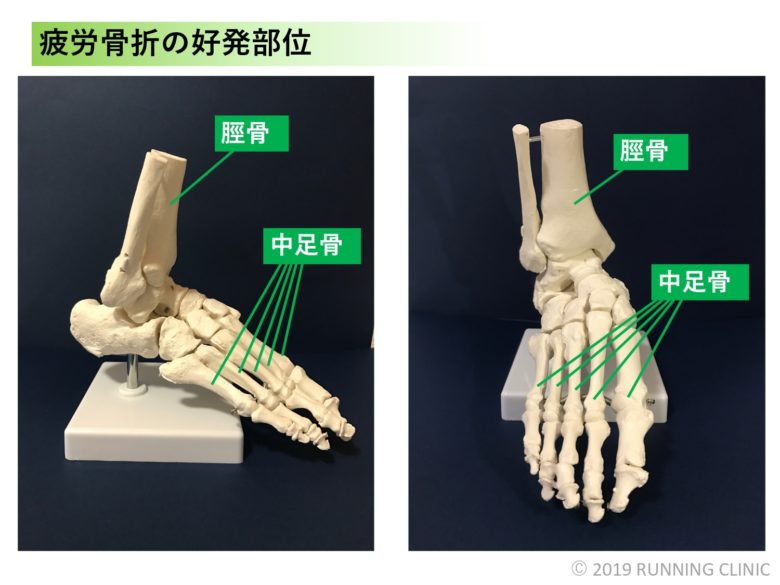
中足骨とは足の指を構成する骨のことをいい、親指から小指まで各一本ずつ存在しています。足が地面に接地した際の衝撃吸収や蹴り出し時の支点として作用をもっています。歩く上では非常に大切な部位ですね。
疲労骨折の診断
疲労骨折と確定診断する上で決め手になるのはもちろんレントゲン撮影です。症状だけでは「疲労骨折疑い」という見立てしかできないため、痛みの程度や自分自身の練習の様子を振り返ってみて、怪しいなと思えば整形外科に行って診察を受けてください。
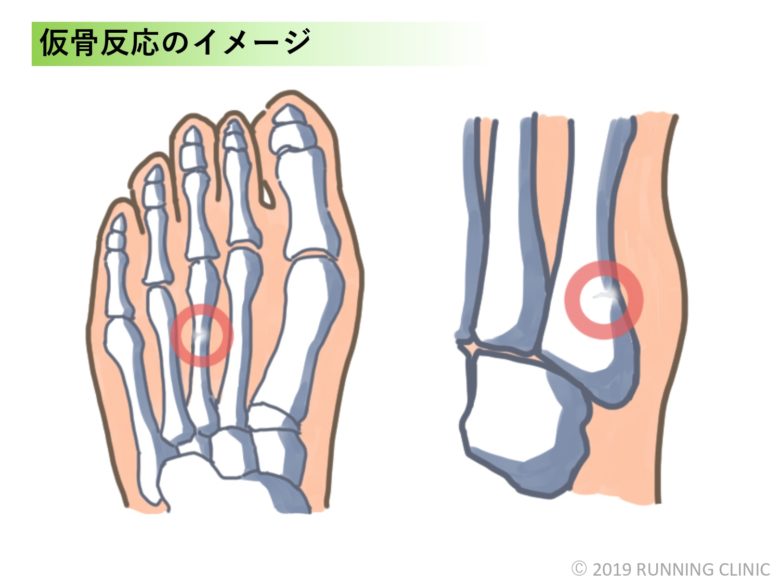
ただし、注意すべきことが一点。疲労骨折の場合は早い段階ではレントゲン写真に骨折線が映りません。痛みが出てから数週間経つと、骨折が治る過程で映る影(仮骨反応)が見え始めるので、この段階でようやく「やっぱりこれは疲労骨折だね」と断定できるものなのです。整形外科のドクターが疲労骨折を疑う場合は、じっくり症状を聞いて様々な可能性を探ってくれるので、受診する際は自分自身の痛みの程度やそれまでの練習の状況などを詳しくドクターに伝えることが重要です。専門家の助言は必ずもらうようにしてください。
もしどうしてもすぐに疲労骨折かどうかはっきりさせたいという場合はMRIや骨シンチグラフィーといった検査もあります。(これらの検査についての詳細はこちらのサイト(松田整形外科記念病院〜疲労骨折)が非常に分かりやすいので、ご覧ください)
ただ、プロのスポーツ選手でチームのトレーナーに報告して復帰のためのリハビリプランを立てる必要があるなど、かなり特殊な状況でなければ、この検査を優先的に選択する必要はないかなというのが個人的な考えです。時間もコストもかかってしまいますからね。基本的には痛みが出た段階で安静を保ち、2〜3週間後にレントゲンの再撮影を行って確定診断するという形で大きな問題はありません。痛みがあるときは安静が原則。疲労骨折かどうかを見極める上では痛みの有無や程度が重要な評価基準になるので、痛みを隠さずに正確に伝えるようにしてください。
疲労骨折の治療
疲労骨折の治療は原則”保存療法”です。重症例では稀に手術が適応となるケースもありますが、基本的には安静を保って骨がくっつくのを待つことが重要になります。
「安静を保つ」という表現を使いましたが、ギブスでぐるぐるに囲んで患部を全く動かさないという意味ではありません。患部に負担をかけないようにする方法はいろいろあって、テーピングやサポーターで患部を外から守るという方法もありますし、松葉杖を使って荷重ストレスを限りなく減らす方法もあります。症状の程度や治療の段階によって100%近く安静が必要なのか、あえて少しだけ負荷をかけた方がいいのか、テーピングやサポーター程度の固定で十分なのか、が変わってきます。回復の過程でどういった「安静」を作っていったほうがいい変わるので、正確に見極める必要があります。もちろん、治療方針は自己判断せず、必ず専門家の助言をもらってくださいね。
また、「電気をかけた方がいいですか?」「鍼治療は効果がありますか?」という質問を受けることも非常によくあります。少しデリケートな質問なので「効果があります」と明言はできませんが、上述したように折れた患部の症状だけが疲労骨折の症状ではないので、周辺症状に対して行う治療という意味では一定の効果があると言っても良いでしょう。
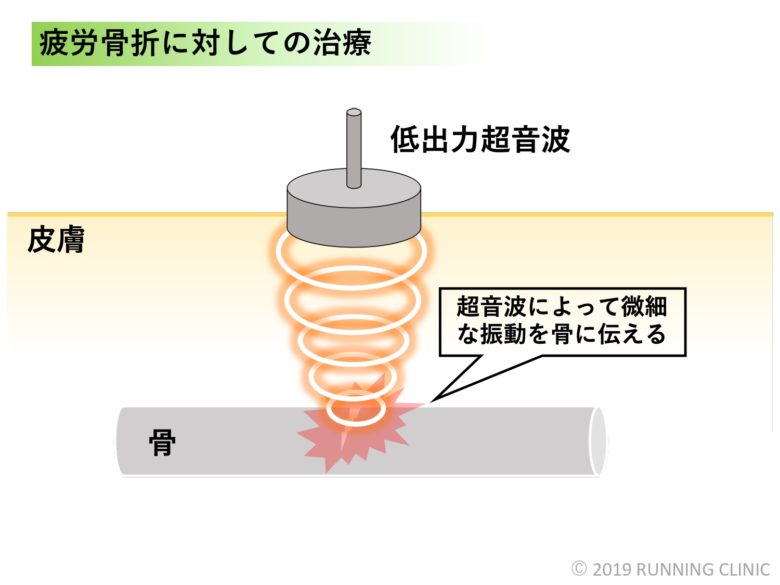
骨折の治療に関して医療機関で現在最も使われているのは低出力超音波治療器(ていしゅつりょくちょうおんぱちりょうき)です。折れた骨がくっつく上で機械的刺激はとても重要で、この原理を利用したものです。そもそも音波は細かく震える振動なので、それを体の表面に当てると振動が体の奥にまで伝わります。低出力超音波であれば、体の皮膚に当てられてもほとんど何も感じないのですが、体の奥にある骨にはきちんと到達していて、これが吠えの癒合を促進されると言われています。一定の科学的根拠が言われているものの、異論を呈する論文もあるため、こちらも100%効果的だよとはいきれないのが現状ですが、やってみる価値はあるんじゃないかなというのが個人的な考えです。
ちなみに、低出力超音波治療器を使用できるのは、現在四肢末端の骨折に限られています。それ以外は「保険適用外」という点も注意が必要です。(3週間以上経過しても治癒しない難治性の骨折の場合は保険適用となります)
疲労骨折は再発率の高い骨折といわれており、その理由が完治の診断を受けた後に今までと同様の強度で再びスポーツを始めてしまうことにあります。骨が一度くっついても、疲労が蓄積する要因を取り除かずにスポーツ活動を再開してしまうと、同じ経過の繰り返しとなります。完治後再びスポーツを始める際にはプール歩行やエアロバイクといった荷重が極度にかからないことから始めるとよいでしょう。これらの荷重のかからない運動は疲労骨折の治療中に行ってもOKです。安静中の体力維持の面においてもオススメですね。
疲労骨折の予防
疲労骨折の予防としては疲労骨折がなぜ発生したのか、その要因を検討して、通常のトレーニングが過度にならないようにしたり、単調なものを避けるなどして、普段からコンディションの調整をすることが大切であるとされています。ストレッチによる足関節、膝関節、特に股関節の柔軟性獲得を図り、ランニングによる足部への負担を軽減する必要があります。
また、骨密度が低ければ疲労骨折を起こしやすくなります。骨を作るための栄養バランスの不足も骨折にかかわってきますので、バランスの取れた食事を取るということも疲労骨折の予防において必要となってきます。バランスのとれた食事とはビタミン D やカルシウム、たんぱく質などをとることです。カルシウムは骨を形成する重要な要素であるため、摂取することが必要ではありますが、骨の代謝をよくするためには、ビタミンD の摂取も大切です。栄養、ビタミン系はサプリメントなどの健康補助食品ではなく、普通の食事で取ることをお勧めします。ビタミンDは栄養として傾向から摂取するだけでなく日光に当たるというのもビタミンDの生成にかかわります。積極的な日光浴も骨を強くするためには必要です。
特に女性ランナーにおいては、体重・体脂肪量の減少に関わる BMIの低下や節食・減食の食事制限によるウェイトコントロール実施の増加、身体的ストレス増大に関わる週当たりの走行距離の増大などによって月経異常を発現しやすいと考えられており、この月経異常によるホルモンバランスの乱れが骨形成に影響を及ぼし、結果として疲労骨折を誘発する要因にもなっています。そのため、女性ランナーではホルモンバランスの乱れに気を遣うことも疲労骨折の予防へとつながるでしょう。
疲労骨折に関するまとめ
疲労骨折は真面目なランナーほどなりやすいものです。頑張れば頑張った分だけ報われる!と思って練習を休まずつづけていると、いつか体が限界を超えてしまい強い痛みが出てしまいます。とてももったいないことですよね。
大切なことは適切なトレーニングを適切な負荷で行うことです。それがうまくできていないと、体にとってトレーニングがただのきついだけの訓練になってしまいますからね。目的と手段がごちゃ混ぜになるのはNG。正しいトレーニングを正しく行いましょう!
June 9, 2019/怪我・故障/ランニング障害リハビリ下腿治療疲労骨折足底足部